Biên soạn: BS Phan Vương Huy Đổng và BS Trần Đức Viễn
Đứt dây chằng chéo trước (DCCT) là sự mất liên tục của cấu trúc dây chằng quan trọng nhất của khớp gối. Dây chằng này có nhiệm vụ giữ vững khớp gối và không cho xương chày trượt ra trước hoặc xoay quá mức khi vận động. Phẫu thuật nội soi tái tạo DCCT là phẫu thuật thường gặp nhất trong các phẫu thuật chuyên sâu ở khớp gối. Tại Mỹ hằng năm có hơn 200.000 ca chấn thương mới DCCT [1]. Điều trị đứt DCCT ở Việt Nam đã bắt đầu từ những năm 90 của thế kỷ trước, theo số liệu chưa chính thức ở nước ta mỗi năm có khoảng 10.000 ca phẫu thuật nội soi tái tạo DCCT. Chiếm đa số là các vận động viên không chuyên (khoảng 60%), trong đó bóng đá là nguyên nhân thường gặp nhất (báo cáo bởi Phan Vương Huy Đổng và cộng sự 2006) [2]. Bởi sự thường gặp và việc điều trị đang ngày càng phổ biến, hiểu biết về tổn thương DCCT không chỉ dành cho bệnh nhân mà còn là kiến thức sức khỏe chung dành cho mọi người.
Khớp gối có cấu trúc như thế nào?
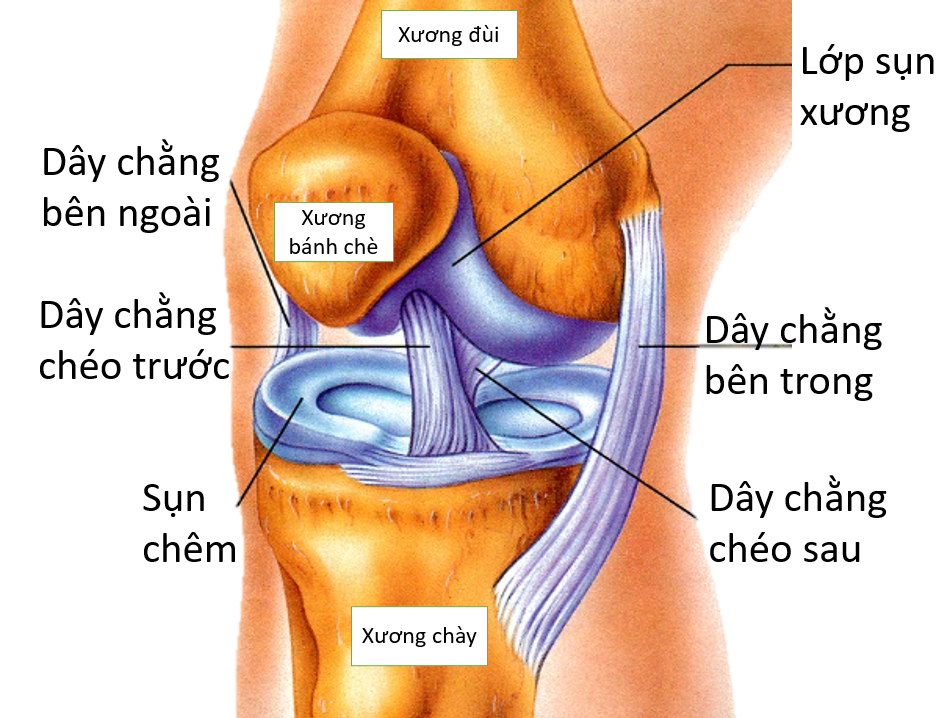
Khớp gối gồm khớp chày đùi: là khớp giữa xương đùi bên trên và xương chày bên dưới và khớp chè đùi: là khớp giữa xương bánh chè và mặt khớp xương đùi (Hình 1).
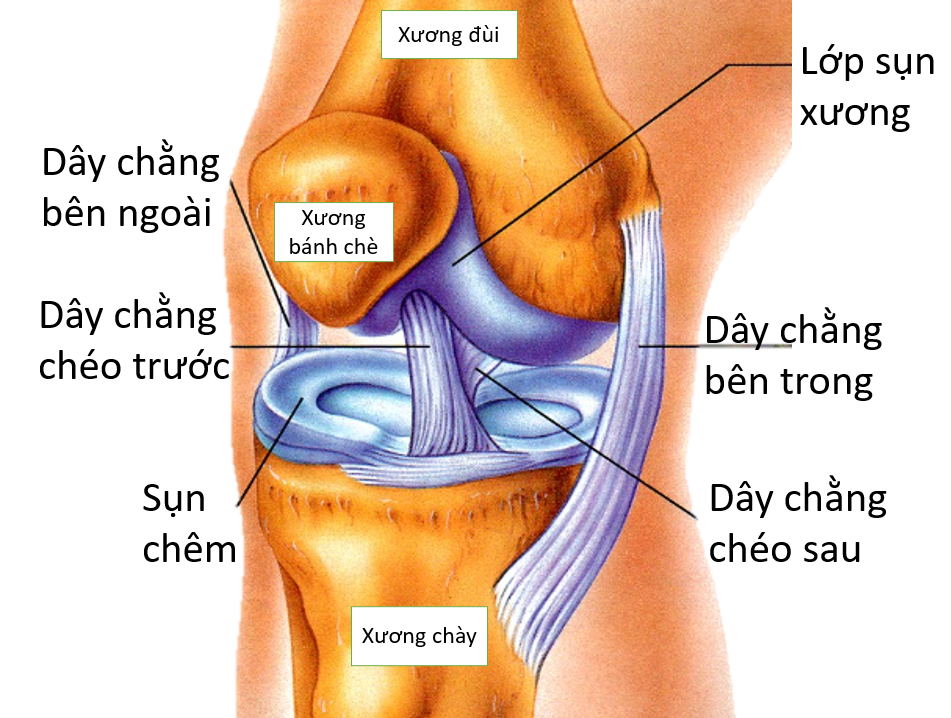
Có 4 dây chằng chính giữ vững khớp chày đùi (Hình 1), đó là:
- Dây chằng chéo trước (DCCT)
- Dây chằng chéo sau (DCCS)
- Dây chằng bên trong (DCBT)
- Dây chằng bên ngoài (DCBN)
Trong đó DCCT được xem là dây chằng quan trọng nhất, giúp gối hạn chế vận động xoay và không cho mâm chày trượt ra trước quá mức khi duỗi. Vì vậy dây chằng chéo trước dễ bị tổn thương khi gối xoay đột ngột hoặc chịu lực tác động lớn từ sau tới (các cú chùi bóng trong bóng đá, trụ chân tiếp đất sau bật nhảy cao).
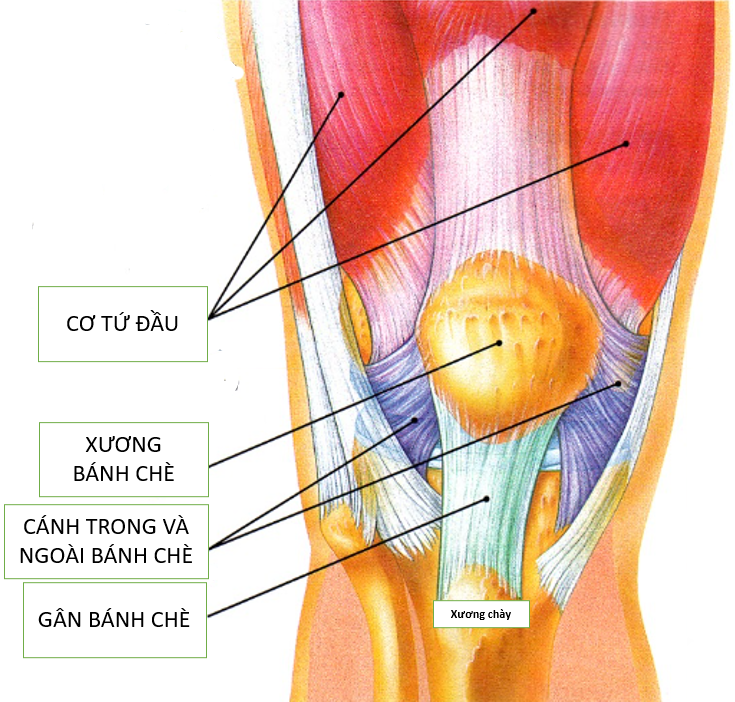
Ngoài các dây chằng trên còn có các cấu trúc khác giúp giữ vững khớp gối: gân tứ đầu, gân bánh chè, cánh trong và ngoài bánh chè, bao khớp và các cơ bắp quanh khớp (Hình 2) .
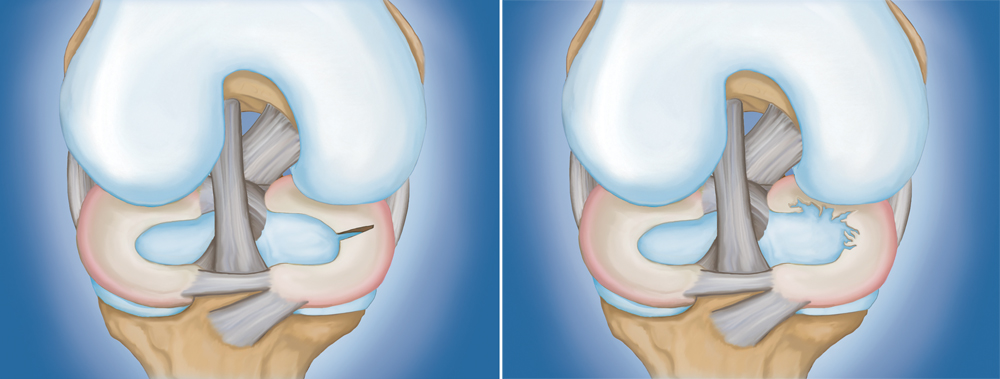
Sụn khớp gối gồm lớp sụn bao phủ mặt khớp mâm chày và lồi cầu (cartilage) và cấu trúc sụn chêm trong và ngoài (meniscus) có tác dụng hấp thụ chấn động bảo vệ mặt khớp và góp phần giữ vững khớp. 75% số trường hợp đứt dây chằng chéo trước sẽ kèm theo tổn thương khác, thường gặp nhất là rách sụn chêm [2,3] (Hình 3).
Dấu hiệu nhận biết là gì?
Sau một va chạm hoặc chấn thương mạnh vào vùng gối, đặc biệt ở trạng thái trụ – xoay, bệnh nhân cảm thấy:
- Đau dữ dội đột ngột
- Có thể nghe thấy tiếng “bực” hoặc “cụp”, “rắc”
- Cảm giác lỏng lẻo gối hoặc “trật khớp”
- Không trụ được chân đau hoặc mất vận động
- Sưng và đau thường tăng dần
Sau 1-2 tuần, các dấu hiệu đau – sưng thường thuyên giảm nhưng cảm giác lỏng lẻo gối và hạn chế những vận động chịu lực lên gối sẽ tăng dần làm ảnh hưởng lao động, sinh hoạt của bệnh nhân.
Lưu ý: một số trường hợp triệu chứng không rõ ràng khi gối bị các chấn thương ở mức độ nhẹ hơn nhưng lặp đi lặp lại làm các bó sợi của dây chằng bị đứt từ từ, đây là trường hợp đứt dây chằng mạn tính.
Khám chuyên khoa, lâm sàng sẽ có một hoặc nhiều dấu hiệu đặc hiệu sau:
- Test ngăn kéo trước (+) (anterior draw test)
- Lachmann’s test (+)
- Pivot shift test (+)
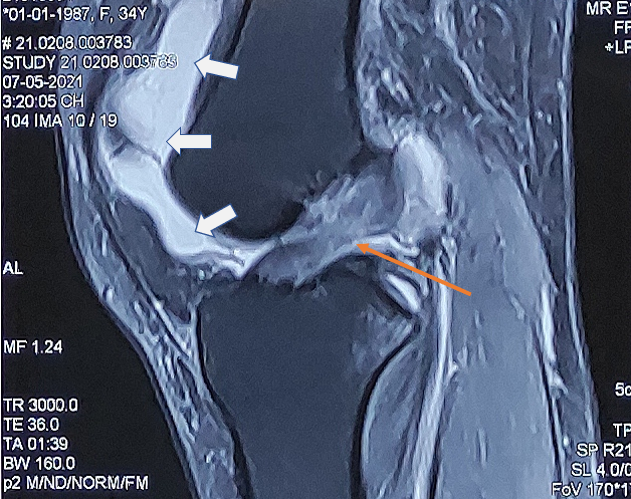
Hình ảnh học cộng hưởng từ (MRI) của đứt DCCT thấy:
- Khớp gối sưng tụ dịch (Hình 5), tăng tín hiệu trên T2 hoặc fat-sat
- Mất liên tục các bó sợi DCCT (Hình 5)
- Trục của DCCT đổi hướng
- Dấu hiệu hố gian lồi cầu trống (empty notch sign)
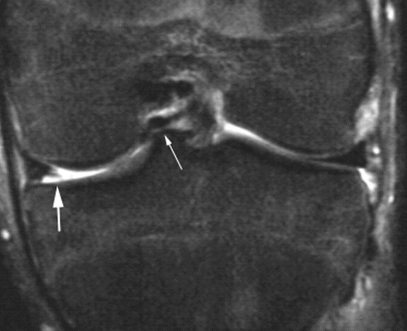
Ngoài ra MRI cũng có thể phát hiện được các tổn thương kèm theo như:
- Dập xương lồi cầu và mâm chày
- Dập sụn chè – đùi
- Rách sụn chêm (Hình 6)
- Tổn thương các dây chằng còn lại của khớp gối: DCBT, DCCS, DCBN
- …
Các biến chứng nếu không được điều trị triệt để:
- Teo hệ thống cơ đùi, cơ bắp chân gây giảm chức năng vận động kéo dài ảnh hưởng tới hoạt động sinh hoạt và thể thao.
- Gây tổn thương thứ phát, dập rách sụn khớp khi vận động nhiều (do khớp bị lỏng lẻo) dẫn đến thoái hóa khớp sớm.
- Tổn thương thứ phát nhiều dây chằng dẫn đến mất chức năng, khó điều trị phục hồi.
Điều trị đứt dây chằng chéo trước
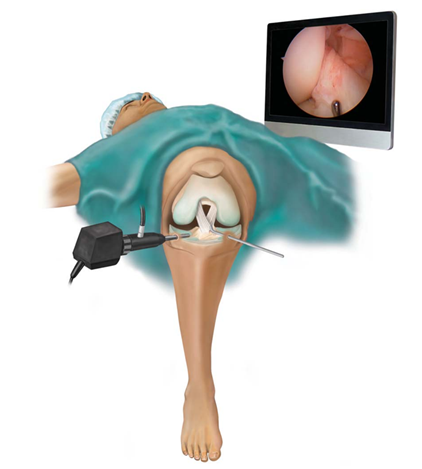
Mục đích của điều trị là tái tạo DCCT mới với các tính chất và chức năng càng giống với DCCT tự nhiên càng tốt [9], bằng cách cấy một mảnh ghép gân vào đường hầm xương được khoan theo đúng vị trí giải phẫu của DCCT, sau đó cố định mảnh ghép này bằng các thiết bị có vật liệu tương thích cơ thể.
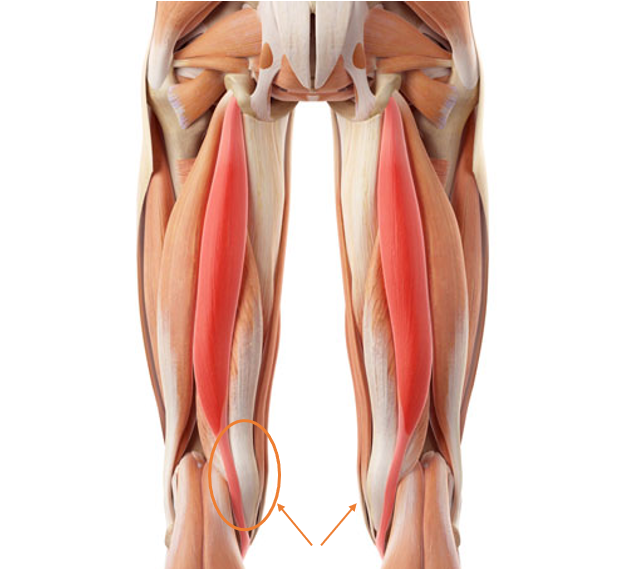
Nguồn mảnh ghép gân gồm hai nguồn chính: từ tự thân bệnh nhân (autograft) và từ người hiến tặng (allograft) (hiếm sử dụng trong điều kiện Việt Nam hiện tại). Các nguồn mảnh ghép tự thân thường dùng gồm:
- Gân hamstring (Hình 7)
- Gân bánh chè (Hình 8)
- Gân tứ đầu
- Gân mác dài (không là lựa chọn hàng đầu [4])
Hiện nay nhiều kỹ thuật cố định mảnh ghép được áp dụng với nhiều loại vật liệu khác nhau (implant). Các kỹ thuật hiện đang được áp dụng:
- Kỹ thuật 1 bó
- Kỹ thuật 2 bó
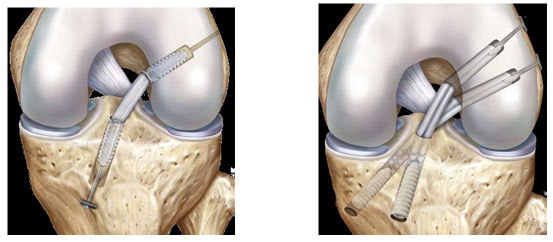
Các loại vật liệu cố định tuy đa dạng nhưng có 3 nhóm chính thường được dùng hiện nay:
- Vít chèn: tự tiêu (Hình 10), không tự tiêu, TCP…
- Vòng treo: cố định (endobutton (Hình 11), XObutton), thay đổi (TightRope)
- Chốt ngang: Crosspin, Bio-transfix…
- Và một số dụng cụ cố định khác


Dù có nhiều lựa chọn kỹ thuật cố định và nhiều phương pháp mảnh ghép khác nhau (1 bó, 2 bó…) nhưng các nghiên cứu lớn cho thấy không có sự khác biệt có ý nghĩa về kết quả điều trị giữa các phương pháp tái tạo DCCT (nếu được làm đúng tiêu chuẩn) [5,6,7,8]. Nhưng mỗi kỹ thuật, mỗi sự lựa chọn mảnh ghép lại có những khác biệt về dụng cụ thiết bị, biến chứng – phiền toái sau phẫu thuật, thời gian phục hồi và các chi phí điều trị khác nhau. Chúng tôi sẽ trình bày vấn đề này trong những bài viết khác.
Tuy nhiên, yếu tố kỹ thuật chỉ là một yếu tố quan trọng trong 5 yếu tố quyết định kết quả cuối cùng của điều trị đứt DCCT.
5 yếu tố nào quyết định sự thành công của tái tạo dây chằng chéo trước?
- Mức độ tổn thương ban đầu: kết quả điều trị sẽ kém đi nếu đứt DCCT có kèm các tổn thương khác như rách sụn chêm, dập sụn lồi cầu, đứt, rách các dây chằng khác…
- Kết quả phẫu thuật: là một trong những yếu tố quan trọng nhất, yếu tố này quyết định bởi năng lực của phẫu thuật viên và điều kiện mà cuộc phẫu thuật diễn ra.
- Quá trình tập luyện phục hồi: phải được hướng dẫn và theo dõi chặt chẽ bởi bác sĩ để đạt kết quả tốt nhất. Đây là yếu tố quan trọng thứ hai sau kết quả phẫu thuật.
- Tai nạn ngẫu nhiên: có thể là tai nạn sinh hoạt trong thời gian hồi phục hoặc những hoạt động quá tải sớm do không tuân thủ khuyến cáo của bác sĩ.
- Thể trạng và sức đề kháng của cơ thể: thay đổi tùy theo thể chất, tuổi tác mỗi cá nhân, góp phần làm cho kết quả cuối cùng tốt hơn. Người tập thể thao, người trẻ tuổi có sức phục hồi tốt hơn và sớm hơn so với người ít tập luyện, lớn tuổi.
Trên đây là những hiểu biết cơ bản về đứt DCCT và điều trị đứt DCCT, hy vọng chúng tôi đã cung cấp cho bạn những kiến thức hữu dụng và bổ ích.
Tài liệu tham khảo:
- DeMorat G et al (2004) Aggressive quadriceps load- ing can induce noncontact anterior cruciate ligament injury. Am J Sports Med 32(2):477–483
- Phan Vuong Huy Dong (2012), “Results of treatment of reconstructive Anterior Cruciate Ligament with patella tendon in 600 cases from December 1999 to May 2005”. Injury and Orthopedic Hospital Conference Report, HCMC
- Tandogan RN, Taser O, Kayaalp A, Taskiran E, Pinar H, Alparslan B et al (2004) Analysis of meniscal and chondral lesions accompanying anterior cruciate liga- ment tears: relationship with age, time from injury, and level of sport. Knee Surg Sports Traumatol Arthrosc 12(4):262–270
- Chayanin Angthong et al (2015) The Anterior Cruciate Ligament Reconstruction with the Peroneus Longus Tendon: A Biomechanical and Clinical Evaluation of the Donor Ankle Morbidity. J Med Assoc Thai 2015; 98 (6): 555-60
- Barber FA, Elrod BF, McGuire DA et al (1995) Preliminary results of an absorbable interference screw. Arthroscopy 11:537–548
- Benedetto KP, Fellinger M, Lim TE et al (2000) A new bioabsorbable interference screw: preliminary results of a prospective, multicenter, randomized clin- ical trial. Arthroscopy 16:41–48
- Drogset JO, Grontvedt T, Tegnander A (2005) Endoscopic reconstruction of the anterior cruciate ligament using bone-patellar tendon-bone grafts fi xed with bioabsorbable or metal interference screws: a prospective randomized study of the clinical outcome. Am J Sports Med 33:1160–1165
- Colvin A, Sharma C, Parides M et al (2011) What is the best femoral fi xation of hamstring autografts in anterior cruciate ligament reconstruction?: a meta- analysis. Clin Orthop Relat Res 469:1075–1081
- Fu FH, Karlsson J (2010) A long journey to be anatomic. Knee Surg Sports Traumatol Arthrosc 18(9):1151–1153